足の狭心症
末梢動脈疾患(Peripheral Arterial Disease)は、脚の血管が細くなったり、詰まってしまうことで「痛み」「痺れ」などが生じる病気です。また、心臓へ栄養を送る血管が細くなる「狭心症」と同じ血管の病気でもあります。末梢動脈疾患で問題になるのは、単に歩くことが不自由になるということ以上に、死亡率が非常に高いということです。症状が現れている場合の生命予後は、悪性腫瘍(癌)よりも悪いとされています。
末梢動脈疾患になりやすいのは?
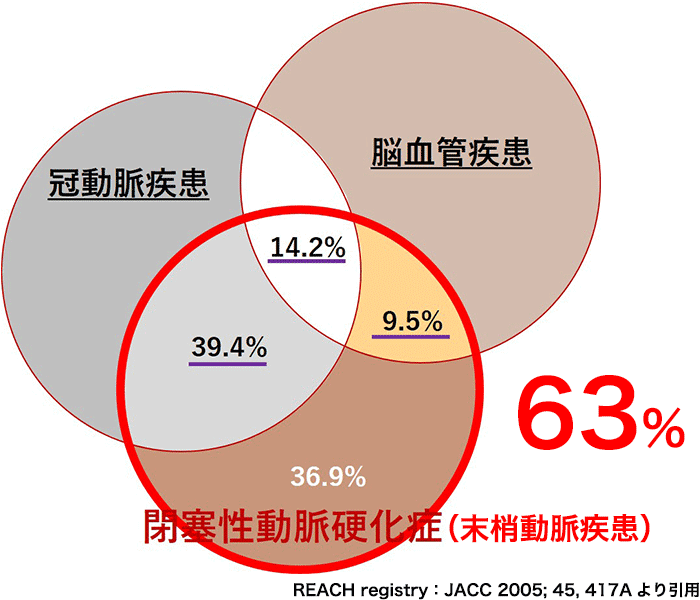 日本脈管学会によると、「年齢が高い」、「糖尿病」、「喫煙習慣」など動脈硬化(血管の老朽化)を引き起こす因子が末梢動脈疾患を引き起こすとしています。特に、喫煙はその他の危険因子に比べて発症リスクを高めるとしています。この辺りは、狭心症や心筋梗塞と同様に、生活習慣病、メタボリックシンドロームの方は、全身の血管に異常をきたす可能性があります。それが、心臓の血管で起これば心筋梗塞、脳の血管で起これば脳梗塞、足の血管で起これば末梢動脈疾患となります。 図の通り、末梢動脈疾患のある患者さんは、心臓病(冠動脈疾患)と脳梗塞(脳血管疾患)を一緒に合併している率が63%と高率であることが知られています。
日本脈管学会によると、「年齢が高い」、「糖尿病」、「喫煙習慣」など動脈硬化(血管の老朽化)を引き起こす因子が末梢動脈疾患を引き起こすとしています。特に、喫煙はその他の危険因子に比べて発症リスクを高めるとしています。この辺りは、狭心症や心筋梗塞と同様に、生活習慣病、メタボリックシンドロームの方は、全身の血管に異常をきたす可能性があります。それが、心臓の血管で起これば心筋梗塞、脳の血管で起これば脳梗塞、足の血管で起これば末梢動脈疾患となります。 図の通り、末梢動脈疾患のある患者さんは、心臓病(冠動脈疾患)と脳梗塞(脳血管疾患)を一緒に合併している率が63%と高率であることが知られています。
末梢動脈疾患の予後
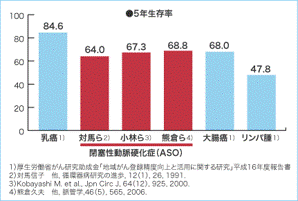
末梢動脈疾患の治療ガイドラインであるTASCⅡによると、末梢動脈疾患を患うと、その重症度に関わらず5年後に30%近くの方が死亡に至っています。 大腸がんや乳がんの5年生存率と比較しても、同程度かそれ以上に死亡リスクが高いのがこの病気の特徴です。 また、末梢動脈疾患の死因の30%は冠動脈疾患であるとされています。足の血管が詰まっていれば、心臓の血管も詰まりやすい、また脳の血管も詰まりやすいなど、単に足の血管の病気と捉えずに、全身病として捉えることが重要とされています。

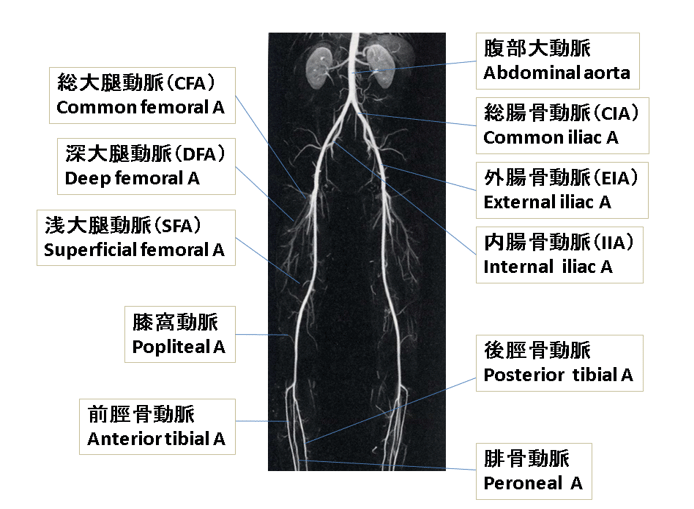
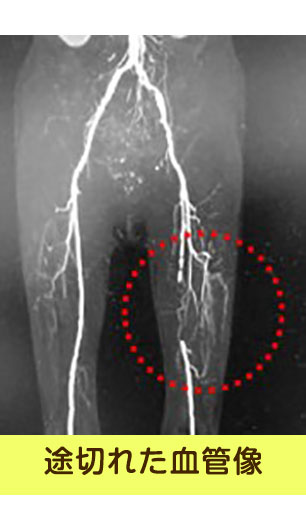
足の血管の外観
全身に血液を送る大動脈は、お臍のあたりで二股に分かれて足へ下りていきます。この大動脈が二股に分かれた以降を末梢動脈としています。
|
|
 |
動脈硬化
血管の内膜にコレステロールを中心としたプラークが溜まっていき、こぶとなって血管の内側に盛り上がることで、血流障害を起こします。動脈硬化は、加齢により誰でも進んでいきますが、下の図のように、糖尿病、高血圧、脂質異常症、肥満などの生活習慣病を患っていたり、運動不足や喫煙習慣などによって、動脈硬化の進展速度を速めてしまいます。
血流を妨げることなく、生命活動に必要な酸素や栄養を送り届けられる。
- 加齢
- 運動不足
- 喫煙
- 肥満
- 食生活の乱れ
- 脂質異常症
- 糖尿病
- 高血圧
- 血管の炎症
血管の内膜にコレステロールを中心としたプラークが溜まっていき、血管が詰まったり、血管の構造が脆くなった状態。血流障害による様々な悪影響が生じます。
末梢動脈疾患の主な症状
間欠性跛行
しばらく歩くと足(ふくらはぎ、太もも)に痛みやしびれを生じ、少し休むとまた歩けるようになる症状のこと
足の冷え
血流障害により、血液が末端に行き届かないため、「冷え」として自覚するようになります。
足の痛み
血流障害が進行し、局所の酸素不足が生じると「痛み」として自覚するようになります。安静時の痛みは、重症度の進行を示唆します。
潰瘍・壊疽
血流障害が重度になると、潰瘍や壊疽を引き起こします。壊疽に至った組織は取り除かねばならないため、足の切断の要因となります。
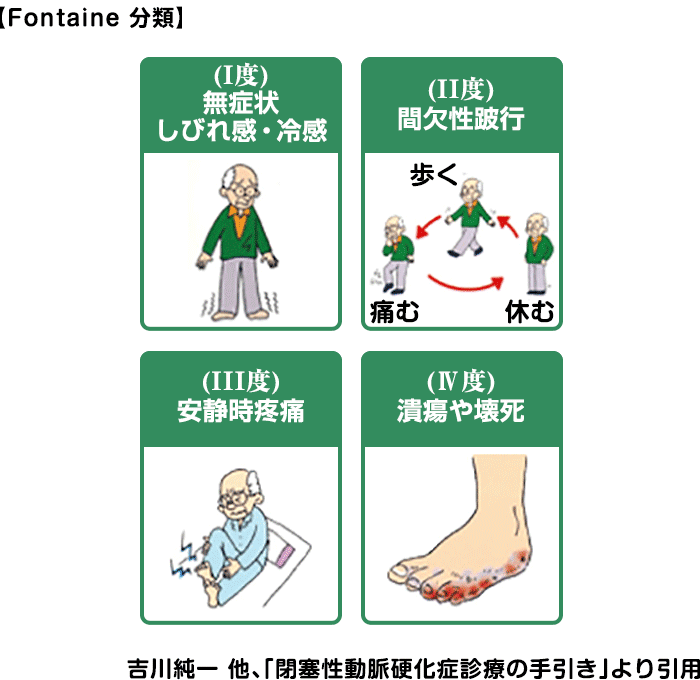
重症度分類(フォンティン分類)
症状の重症度分類、また治療方針を決める指標の一つとして、Fontaine分類が有用とされています。Ⅰ→Ⅳに向かうにつれ血流障害が重度であることを示しています。
検査について
動脈触診
膝下動脈、足背動脈、後脛骨動脈など、膝から足首にかけての動脈の拍動を触れることができるかを触診します。拍動を触れることができない、また触れるが弱い場合には、血流障害が起きている可能性が考えられます。
ABI
腕と足首の血圧を同時に測定する検査です。 腕と足の血圧を比べた時に、足の血圧の方が高くなるのが正常です。この検査で、足の血圧が低い(0.9以下)という結果は、「足へ向かう血管異常、血流障害が起きているのではないか」ということを疑わせます。
血管超音波検査
血管超音波検査では、血流が正常に流れているかをみることができます。痛みを伴うことなく実施できる検査ですので、最初に行う検査になります。ただ動脈硬化がきつすぎる場合はわかりにくいこともあり、別の検査を実施することもあります。
CT/MRI検査
血管の全体像を把握するのに適した検査です。 CT検査、MRI検査で血流の評価、狭窄の程度、狭窄部位を評価します。得られた情報を元に治療方針を決定することになります。
血管造影検査
カテーテルを用いて、血管内に造影剤を流し込み、レントゲンを用いて血流を評価する検査です。 狭心症や心筋梗塞などの検査・治療にも用いられています。得られた情報を元に、そのまま引き続き治療を行うことができます。
これらの検査をいくつか組み合わせて、病態の確認、治療方針の決定に役立てます。
治療方法
Fonteine分類や、諸検査結果を基に治療方針が決定されます。
- 禁煙
- 運動療法
- 薬物療法
- 血管内治療(カテーテルを用いたステント治療)
- 外科的治療(血管バイパス術)
禁煙 + 運動療法 + 薬物療法
Fonteine分類のⅠ~Ⅱ度までであれば、まずは禁煙、運動療法、お薬が選択されます。特にⅡ度の間欠性跛行に関しては、ウォーキングを中心とした運動療法を実施することが推奨されています。
- 禁煙
- 運動療法
- 抗血小板薬
血管拡張薬
運動療法
方法
歩行と休憩を繰り返し、合計運動時間が30-60分となるようにします。
頻度
週に3-5回を実施の目安にします。 狭窄が強すぎて効果が期待できない、又は、症状がコントロールできない場合には血管内治療を行います。
血管内治療(endovascular treatment:EVT)
血管内治療は、足の付け根から挿入したカテーテルを閉塞部位に到達させた後に、風船を膨らませて閉塞部位を押し拡げます。風船で広げた部位が再度狭くなってこないようにステントという金属のメッシュを血管内に留置することが多くなっています。 このカテーテル治療は、狭心症や心筋梗塞など心臓の血管治療と原理は同じで、あくまでその場しのぎの治療にすぎません。つまり原因となる喫煙や、糖尿病、高血圧などの生活習慣の是正をしないと、せっかく治療をした部分がまた悪くなることを繰り返してしまいます。そのため血管内治療後は再発しないようにするための治療を開始することが重要です。
 東京都健康長寿医療センターより引用(https://www.tmghig.jp/hospital/)
東京都健康長寿医療センターより引用(https://www.tmghig.jp/hospital/)
外科的治療(血管バイパス術)
バイパス術では、詰まっている血管をまたいで新たな血流の道をつくります。
バイパス術で用いる血管は、人工血管と自己血管とがあり、治療部位などにより決定されます。
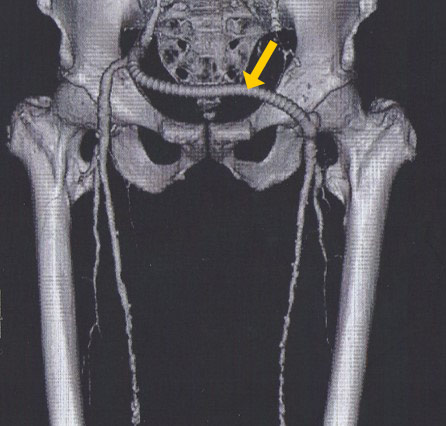
左足の付け根の血管が詰まっていて、かつ閉塞している長さが長いため、右足の血管から左足の血管へ新たな血管(人工血管)を接続して左足の血流を保持しています。