INFORMATION


いびき・熟睡ができずにお悩みの方へ
いびきや熟睡感のなさは、睡眠時無呼吸症候群のサインの1つです。
心筋梗塞や脳梗塞の予防、QOLの改善のためにも、甘く見ず、お早めに当院にご相談ください。
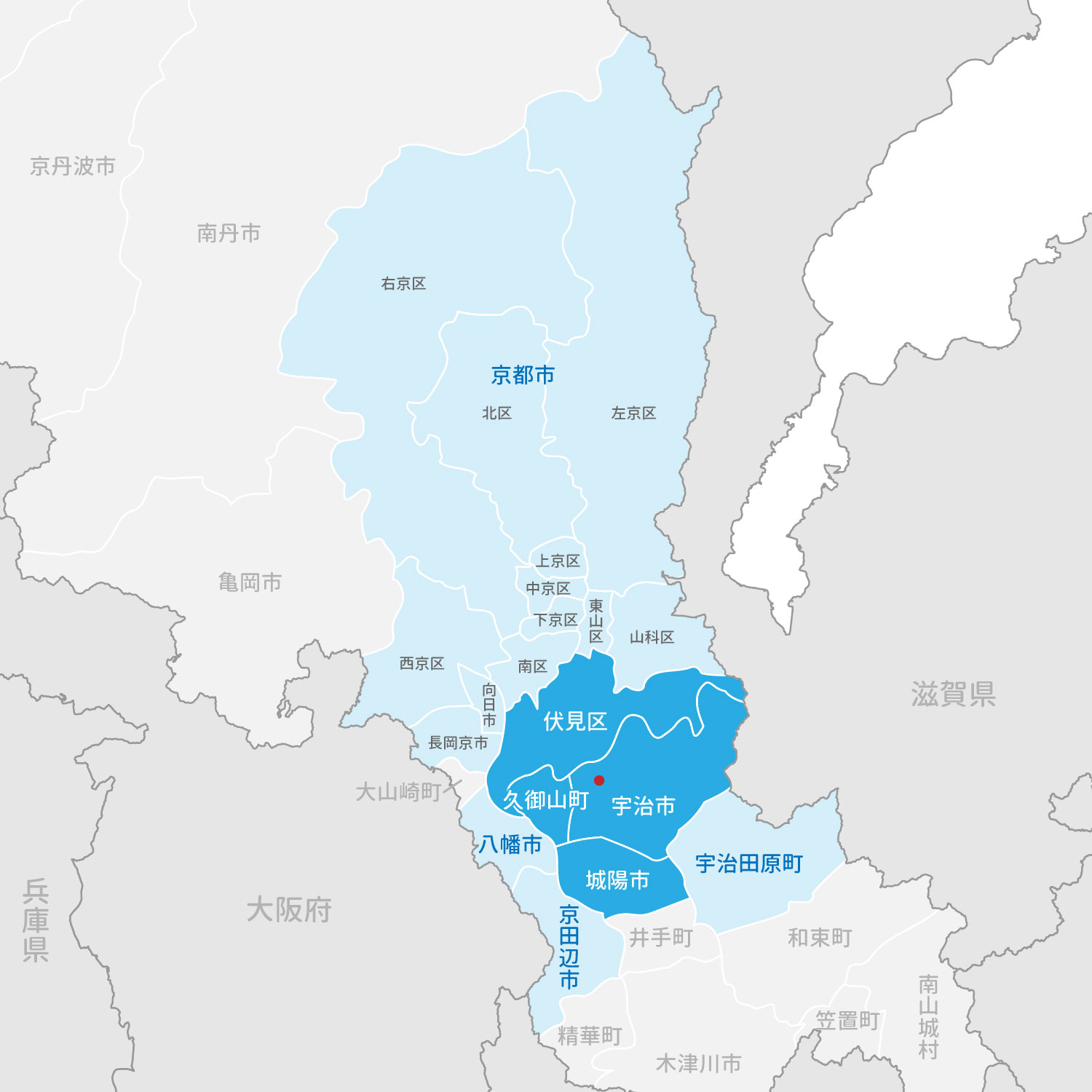
べっぷ内科クリニックは、宇治市に位置しており、本院はJR宇治駅およびJR・近鉄小倉駅から徒歩10分、分院(宇治市役所前)はJR宇治駅から徒歩12分の場所にあります。宇治市は城陽市、久御山町、伏見区に隣接しており、多くの患者様にご来院いただいております。また、八幡市、京田辺市、宇治田原町、長岡京市、向日市、さらには京都市全域からも多くの患者様がいらっしゃっています。当院は本院、分院ともに、糖尿病と循環器疾患を中心に、高血圧や脂質異常症といった生活習慣病、睡眠時無呼吸症候群なども専門的に治療しております。様々な専門性を持った複数の医師が連携を取りながら診療にあたっておりますので、安心してご相談ください。
睡眠時無呼吸症候群(SAS)の診療の流れ
睡眠時無呼吸症候群(SAS)の危険性がある症状
当クリニックの睡眠時無呼吸症候群の3つの特徴FEATURE
01 専門医・臨床検査技師・看護師が連携を取り、チーム医療の実践

医師を中心に、各部門のスペシャリストが連携をとり、全員で患者様をサポートするチーム医療を実践しております。患者様の症状だけでなく、お仕事上のお困りごとなどについても丁寧にヒアリングし、正確な診断と適切な治療へとつなげます。
02 循環器内科専門医による専門的治療

当院理事長は、日本循環器学会認定の循環器専門医です。高血圧や狭心症・心筋梗塞などの合併症と深いかかわりを持つ睡眠時無呼吸症候群の治療において、循環器の専門的知識・経験は不可欠です。合併症の予防にも力を入れた睡眠時無呼吸症候群の治療を提供します。
03 CPAPの他院からの転院も可能
他院でCPAP療法を受けている方の中で、十分な効果が得られないという場合には、当院に転院していただくことも可能です。それまでカバーしきれていなかった点を明確にし、より良い治療を当院で提供して参ります。まずはお気軽にご相談ください。


ご挨拶
睡眠時無呼吸症候群は、単なる「いびきをかく病気」ではありません。繰り返しの無呼吸によって、全身、特に心臓・血管に大きな負担がかかっています。睡眠時無呼吸症候群という病名が広く知られるようになっていますが、まだまだ、その危険性が患者様に十分に認知されているとは言い難い状況です。
そういった背景があり、この度睡眠時無呼吸症候群を専門に取り扱うホームページを立ち上げました。皆様の知識、理解が深まるとともに、必要な方に必要な医療が届けられるよう、これからも精進して参ります。
より多くの方に適切な医療を提供できるよう、本院・分院のいずれにおいても、睡眠時無呼吸症候群の診断・治療を行っております。